创伤性脑膜中动脉假性动脉瘤一例
病史简介
患者,男性,52岁,因“车祸致头面胸部及全身多处受伤一天”入院。
患者1天前骑电瓶车被卡车撞倒受伤,伤后右侧头面部出血,右上肢活动障碍,右眼视力下降。送至当地医院检查后诊断:“右颞硬膜外血肿,颅底骨折,颞骨骨折,右侧视神经损伤,右侧气胸伴多发肋骨骨折,右肱骨骨折等”,给予右侧胸腔闭式引流,右肱骨石膏固定。为进一步治疗转来宁波市李惠利医院神经外科。
入院查体:T 37.6℃,P 85次/分,R 18次/分,BP 156/77mmHg 神志嗜睡,呼唤睁眼,唤醒后能正确对答,右眼淤肿,双侧瞳孔不等大,右侧直径3.0mm,左侧2.5mm,右眼无光感,左眼视力粗测良好,右侧瞳孔直接对光反射消失,间接对光反射灵敏,左侧瞳孔直接对光反射灵敏,间接对光反射消失。右侧颧面部肿胀,压痛。颈无抵抗。右侧胸壁压痛,可及捻发感,可见一条胸腔闭式引流管,有少量气体溢出,可见水封瓶波动,右肺呼吸音低。右上肢石膏固定,肢端血运可,手指活动存在,余肢体活动可。GCS:14分。
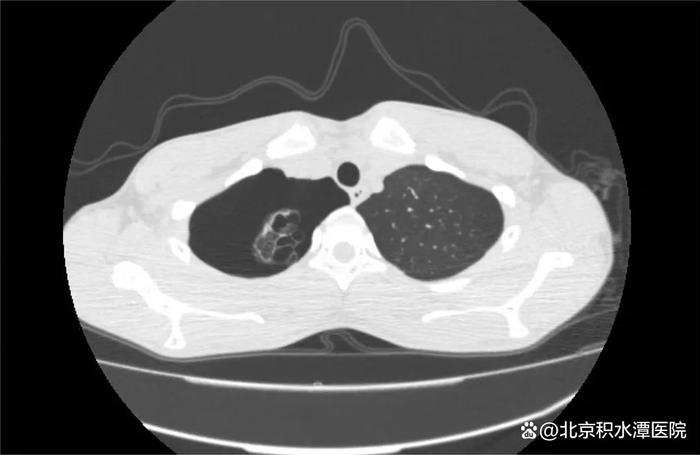
辅助检查:2018-1-10复查头部及胸部CT:右颞部硬膜外血肿。右侧颞骨、颧弓骨折,右侧颅底多发骨折(图1)。右侧液气胸,胸腔引流管在位。右侧多发肋骨骨折。右肱骨正侧位片:右侧肱骨下端粉碎性骨折。

图1. 2018-1-10入院时头CT:右颞部硬膜外大血肿。右侧颞骨、颧弓骨折,右侧颅底多发骨折。
诊疗经过
鉴于患者有轻微头痛头晕,病情稳定,颅高压尚可,入院后完善各项辅助检查,预防感染、止血、神经营养等保守治疗。拟头部情况稳定后,转骨科行右肱骨手术治疗。保守治疗一周后(2018-1-17)头颅CT显示右颞硬膜外血肿基本同前(图2),遂继续保守治疗。2018-1-22及27日再次复查头颅CT,显示右颞硬膜外血肿较前逐渐吸收,密度降低(图3)。
患者头痛头晕逐渐好转,右眼视力也较前好转。胸腔积血明显减少,拔除引流管。遂转骨科行右肱骨手术治疗。骨科手术后患者病情恢复可,也无明显头痛加重等。出院前常规给予复查头颅CT(2018-2-5)提示右颞部硬膜外血肿新鲜出血(图4)。考虑暂缓出院,并转回我科。患者转回我科后当天出现剧烈头痛,再行复查头颅CT及预约CTA。2018-2-9 CT提示右颞硬膜外血肿较前明显增多(图5)。
2018-2-13 CTA提示右颞部DAVF可能(图6),建议DSA。仔细阅片CTA未见明显引流静脉,考虑右侧脑膜中动脉假性动脉瘤可能更大。次日行 DSA检查,证实为“右侧脑膜中动脉假性动脉瘤”(图7)。当日即行“右侧翼点入路,脑膜中动脉假性动脉瘤切除加血肿清除术”(图8)。病理回报:镜下纤维细胞增生,可见血凝块伴机化(图9)。2018-2-27 复查CTA提示右侧脑膜中动脉假性动脉瘤术后改变,未见残余及复发(图10)。

图2. 2018-1-17头颅CT显示右颞硬膜外血肿基本同前,密度稍降低。

图3. 2018-1-22及2018-1-27再次复查头颅CT显示右颞硬膜外血肿较前逐渐吸收,密度降低。

图4. 骨科术后复查头颅CT(2018-2-5)提示右颞部硬膜外血肿新鲜出血。

图5. 2018-2-9 CT提示右颞硬膜外血肿较前明显增多。

图6. 2018-2-13 CTA提示右颞部DAVF可能。

图7. 2018-2-14 DSA提示右侧脑膜中动脉假性动脉瘤。

图8. 2018-2-14行“右侧翼点入路,脑膜中动脉假性动脉瘤切除术”,术中见假性动脉瘤包膜形成。

图9. 病理回报:镜下纤维细胞增生,可见血凝块伴机化。

图10. 2018-2-27 复查CTA提示右侧脑膜中动脉假性动脉瘤术后改变,未见残余及复发。
讨论
脑膜中动脉(MMA)假性动脉瘤比较少见,占颅内动脉瘤比例不到1%。70-90%的病例合并骨折线经过脑膜中动脉行程的颞骨骨折,其余的病例发生在重症颅脑外伤的独立骨折处、或者医源性损伤。急性或迟发的硬膜外血肿(70%)是其主要表现,亦可表现为蛛网下腔出血、硬膜下血肿及脑内血肿。MMA假性动脉瘤从创伤到假性动脉瘤破裂的时间窗是1天到1年,绝大部分破裂发生在30天内。此病症破裂率超过80%,有较高的死亡率(20%)[1]。
有研究组造影检查446例头部外伤患者双侧脑膜中动脉,MMA动脉瘤发生率是4%[2]。另有研究造影检查80例小到中型的急性硬膜外血肿,MMA假性动脉瘤发生率为13.6%[3]。在临床治疗中,颅脑外伤患者并发MMA假性动脉瘤病例并不如以上文献报道发生率高,甚至可以说罕见,这可能和该疾病有一定自愈性有关。大部分的MMA假性动脉瘤在创伤修复过程中发生栓塞、闭塞而消失,被发现的假性动脉瘤往往是那些未自愈而并发迟发性出血的病例。另有一部分MMA假性动脉瘤急性破裂出血病例往往未经明确诊断,而急诊行血肿清除术治疗。
MMA假性动脉瘤的诊断:1. MMA假性动脉瘤往往在初始诊断时被忽略,发生迟发性的硬膜外血肿高度提示该疾病。2. 虽然CT和MRI不能确诊,亦不能忽略其提供的间接诊断依据。3. CTA及DSA可明确诊断,由于CTA有可能漏诊,推荐同时进行CTA及DSA检查[4]。4. 推荐对于伴有颅底骨折的脑内血肿的头部外伤患者行CTA检查[5]。
由于MMA假性动脉瘤的自然病程目前尚不明确,治疗上目前亦无明确的指南。目前治疗上有三种方案:保守治疗、血管内介入治疗、开颅手术治疗。因为其有一定的自愈性,少数未破裂MMA假性动脉瘤可采取保守治疗。但因其有较高的破裂率及死亡率,目前主流观点都支持对其进行处理。对于破裂MMA假性动脉瘤,甚至可等同于颅内破裂动脉瘤,建议急诊处理。对于介入及手术治疗的选择,目前大多采用介入手段(90%),因其有创伤小、颈外动脉系统操作并发症较少的特点。本例病例中,我们采用反复衡量后采用了开颅手术的方案的原因是:该患者有明显的占位效应,介入栓塞并不能解决占位效应。虽然栓塞后假性动脉瘤可能萎缩,硬膜外血肿亦可能逐渐吸收,但效果并不明确。手术过程中的证据最终也支持我们的判断,假性动脉瘤的包膜已完全形成,除了载瘤动脉MMA供血,硬膜上亦有新生成的滋养血管通过包膜向其供血。病理回报:镜下纤维细胞增生,可见血凝块伴机化,同样支持需通过手术解决其占位效应。
参考文献
1. Jae-Yoon Lee, Cheol-Young Lee, Hyun-Woo Kim. Angiographically Progressive Change of Traumatic Pseudoaneurysm Arising from the Middle Meningeal Artery. J Korean Neurosurg Soc 2014;56(5):423-7.
2. Khursheed Nayil, Altaf Ramzan, Rumana Makhdoomi, Abrar Wani, Javeed Zargar, Feroze Shaheen. Incidental Traumatic Pseudoaneurysm of the Middle Meningeal artery: Case Report and literature Review. Turk Neurosurg 2012;22(2):239-41.
3. Peres C M, Caldas J G, Jr P P, et al. Endovascular management of acute epidural hematomas: clinical experience with 80 cases. Journal of Neurosurgery, 2017;4:1-7.
4. Xiaohua Wu, Yichao Jin, Xiaohua Zhang. Intraparenchymal Hematoma Caused by Rupture of the Traumatic Pseudoaneurysm of Middle Meningeal Artery. J Craniofac Surg 2014;25(2):e111- 3.
5. D Jussen, E Wiener, P Vajkoczy, P Horn. Traumatic middle meningeal artery pseudoaneurysms Diagnosis and endovascular treatment of two cases and review of the literature. Neuroradiology 2012;54(10):1133-6.