過猶不及的免疫反應:細胞因子風暴如何加速病情
來源:科學大院
2019新冠病毒(2019nCoV)疫情讓一些本來陌生的專業術語走進了大衆的視線,比如,“細胞因子風暴(cytokine storm)”。

一線治療的專家表示,新冠病人有的早期發病並不是非常兇險,但是後期突然會一個加速。尤其是很多病人出現細胞因子風暴現象,是新冠肺炎患者輕症向重症和危重症轉換的一個重要節點,同時也是重症和危重症患者死亡的一個重要原因。
細胞因子風暴,到底是怎麼產生的,又能怎麼控制呢?
免疫系統的聯絡官
免疫系統是人體的安全衛士,它的“軍隊”就是各種免疫細胞。先天免疫的“主力軍”如巨噬細胞、樹突狀細胞、中性粒細胞等能識別自然界各種病原微生物,產生多種、大量的細胞因子。細胞因子就像先天免疫系統(左圈)與繼發性免疫系統(右圈)的“聯絡官”,在各類“軍種”的免疫細胞之間形成網絡,傳遞信息,使得人體及時、快速、精確地控制和清除病原微生物。
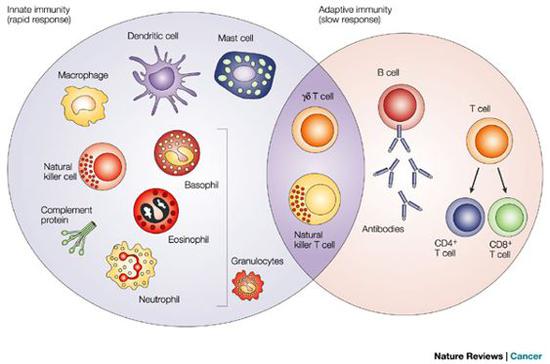
(圖片來源:Nature Reviews Cancer)
細胞因子是一大類多功能、分子量小、分泌型的蛋白質,更加易於通過血液和淋巴液循環到達機體其他部位,比如腎臟、肝臟、骨髓、脾臟和淋巴結。當機體遭遇病原微生物感染時,免疫細胞、感染部位的上皮細胞與血管/淋巴管內皮細胞會產生多種細胞因子,細胞因子將免疫細胞召集至感染部位,共同構成清除感染的防禦反應。
細胞因子可以分成兩大類:一類是促炎症細胞因子,可以幫助激活很多種免疫細胞,促進炎症反應的發生和發展。第二類是抑炎型細胞因子,顧名思義,能夠消退或抑制炎症反應,使機體迴歸穩態。
受到病原微生物感染時,免疫細胞、上皮細胞、內皮細胞等所釋放的各種細胞因子,通過作用在其他多種細胞表面的受體,建立各種細胞因子以至各種免疫細胞之間網絡,精密並及時調控抗感染免疫應答的進程和程度。當機體利用細胞因子和其他免疫效應分子清除病原微生物後,炎症反應消退,機體恢復穩態。
例如,白細胞介素IL6既促進白細胞介素IL1β和腫瘤壞死因子TNFα的表達,也可以幫助其他淋巴細胞活化,或者招募更多中性粒細胞和巨噬細胞積聚在感染組織。起拮抗或抑制炎症功能的細胞(比如調節性T細胞,Treg)和細胞因子(白細胞介素IL10及TGF-β)在炎症反應消退期發揮重要作用。
主要的細胞因子種類包括:白細胞介素(interleukin ,IL)、干擾素(interferon ,IFN)、趨化因子(chemokine ,CK)、腫瘤壞死因子(tumor necroptosis factor ,TNF)、轉化生長因子β (TGF-β)家族、集落刺激因子(colony-stimulating factor ,CSF)或生長因子(growth factor)。
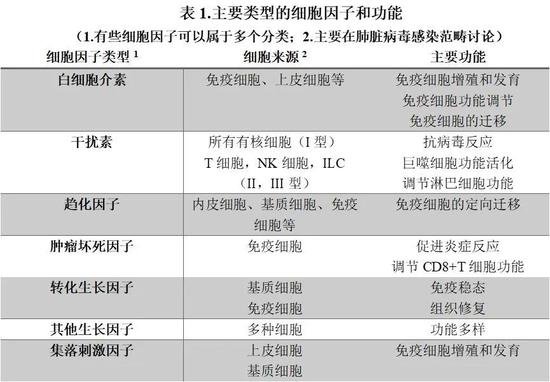
(圖表來源:作者提供)
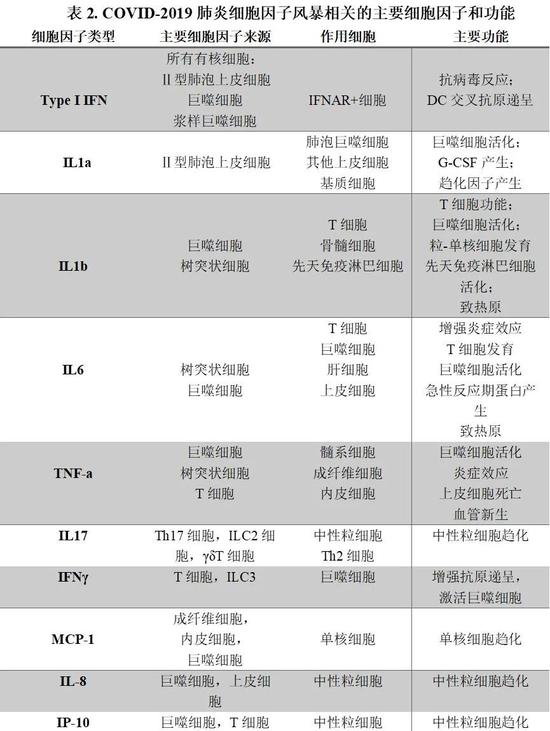
(圖表來源:近期新冠病毒相關文章,作者總結匯表)
“細胞因子風暴”現象如何產生?
中國有句俗話“過猶不及”,很適合描述炎症反應作爲雙刃劍,對機體發揮的雙重作用。如果免疫細胞以及細胞因子過度生成,就會產生細胞因子風暴,是引起急性呼吸窘迫綜合徵和多臟器衰竭的重要原因。
“細胞因子風暴”這一概念最早來源於1993年時美國科學家James L.M。 Ferrara,他發現在器官移植後,如果移植器官被宿主視作“非己”,就會發生免疫排斥反應,體液中一種細胞因子白介素-1(IL-1)異常升高了數百倍。而後十餘年間,“細胞因子風暴”的含義被不斷拓展,包括用於描述細菌、真菌等感染引起的重度膿毒症,病毒感染導致肺炎等現象。近幾年,在CART治療腫瘤過程中,一些病人會出現產生大量IL-6等細胞因子的症狀,也被一些臨牀醫生成爲細胞因子風暴,需要給予積極的消退炎症反應的治療措施。
當大量病原入侵或高致病性病原感染時,機體調動各類天然免疫細胞,包括中性粒細胞、巨噬細胞、樹突狀細胞等,協同繼發性免疫反應包括T細胞、B細胞等,產生急性炎症反應對抗感染。若未能及時清除病原,多種免疫細胞多種細胞因子形成持續放大、過度活躍的免疫應答反應,導致炎症反應失控,形成細胞因子風暴,對自身器官組織造成損傷。
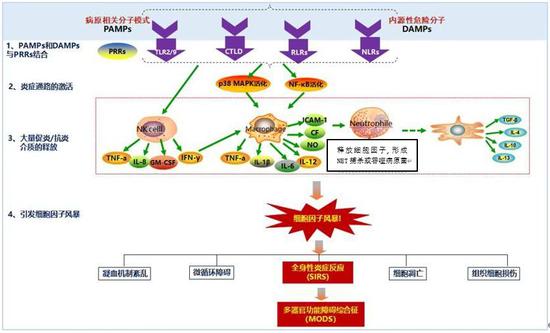
感染性疾病中細胞因子風暴機制示意圖(圖片來源:“呼吸時間”微信公衆號,作者外加小修改)
高致病性或大量病毒引發的重症感染中,如流感病毒、SARS-CoV、MERS-CoV,都表現出高水平的細胞因子和嚴重的急性肺組織損傷,與重病患者的高死亡率相關。近期有研究指出:新冠病毒感染導致嚴重肺損傷的一部分重病患者羣體中,也出現細胞因子風暴現象。新冠病毒容易感染中老年或有慢性病背景的患者,這可能是由於長期慢性炎症或老齡化引起機體的造血幹細胞庫消耗,或者免疫細胞功能低下,在應對嚴重感染時,更容易引發細胞因子風暴,疾病預後相對更差一些。
炎症反應本來是免疫系統對入侵病毒或細菌的反擊,但是過度炎症反應導致的細胞因子風暴卻成了讓患者病情加重的兇手。
醫生怎麼知道發生了 “細胞因子風暴”?
目前,監測患者外周血中多種細胞因子的含量和各類免疫細胞組成,是常規易行的分析手段,能大致顯示患者應對感染的免疫反應狀態。
例如,重症肺炎患者會表現中性粒細胞和單核巨噬細胞在肺泡和間質的大量浸潤,因此招募中性粒細胞和單核巨噬細胞在肺部浸潤的趨化因子表達水平會改變,在SARS、MARS和新型冠狀病毒感染患者的血液樣品中,均能檢測到這些趨化因子的升高。此外,抑炎型的細胞分子白介素10(IL10)在重度敗血症患者、病毒感染的肺炎重症患者中,都表現較高的水平。
但是不同的疾病條件下表現的細胞因子變化並不完全相同。在數量有限的新冠病毒感染死亡患者的病理切片中,目前還沒有發現脾臟等免疫器官的嚴重損傷,但同樣出現單核巨噬細胞等在肺泡和肺間質、脈周的大量浸潤。流式檢測也發現外周血CD4+T細胞和CD8+T細胞減少的現象,提示免疫細胞數量或功能的動態變化與細胞因子風暴之間存在一定關聯。
臨牀上仍需解決的重要問題是:如何應用血液檢測,確保診斷細胞因子風暴的敏感性和特異性?這需要大量臨牀數據來判斷各類細胞因子出現高峯的時間等。此外,值得注意的另一問題是:細胞因子的大部分作用是局部的,比如IL1α等細胞因子在外周血中的水平非常低。因此,需要更加詳細的炎症指標,包括局部炎症因子水平和免疫細胞浸潤情況,但這類指標目前在臨牀上是比較難獲取的。
怎麼平息“細胞因子風暴”?
在輕症患者和重症患者中都會存在細胞因子高於健康水平,相當部分的細胞因子只是在重症患者中有升高趨勢。由於適當水平的炎症因子對機體自愈是必要的,因此面對急性感染中的比較強的細胞因子應答,不能單純的一味全部削弱,而是需要判斷哪些炎症是屬於失控的。

“細胞因子風暴”(圖片來源:Microbiology and Molecular Biology Reviews-Into the Eye of the Cytokine Storm)
目前,人們關於“細胞因子風暴”的理解還待進一步加強,還在尋找最佳的免疫系統平衡狀態。
臨牀上常常使用一些激素平息細胞因子風暴,避免機體內的過度免疫反應誤殺正常的組織細胞。既往對於SARS感染的危重症患者的治療措施就包括了糖皮質激素。但是目前有大量的來自臨牀和基礎研究的建議,在治療中謹慎應用大劑量糖皮質激素,因爲激素類藥物治標不治本,反而在重症患者存在加重感染的機率。這同時警示我們需要發展更好的免疫療法,比如利用特異性較好的抑制劑或單抗類藥物,更有可能使病人臨牀獲益。
目前除糖皮質激素之外,在“細胞因子風暴”有關疾病中,臨牀使用或試驗過的抑制劑或單抗類藥物包括:抗IL6抗體或抑制劑、抗IL6抗體、TNF-a抑制劑和IL-1受體拮抗劑。
除了細胞因子之外,免疫細胞的數量和功能狀態的異常也是調控疾病的關鍵,因此干預“細胞因子風暴”也需要將免疫細胞納入範疇。比如,部分流感病毒、冠狀病毒的感染患者出現CD4+T細胞和CD8+T細胞等淋巴細胞減少症,如果讓淋巴細胞數量和功能恢復正常,也可能應對細胞因子風暴。