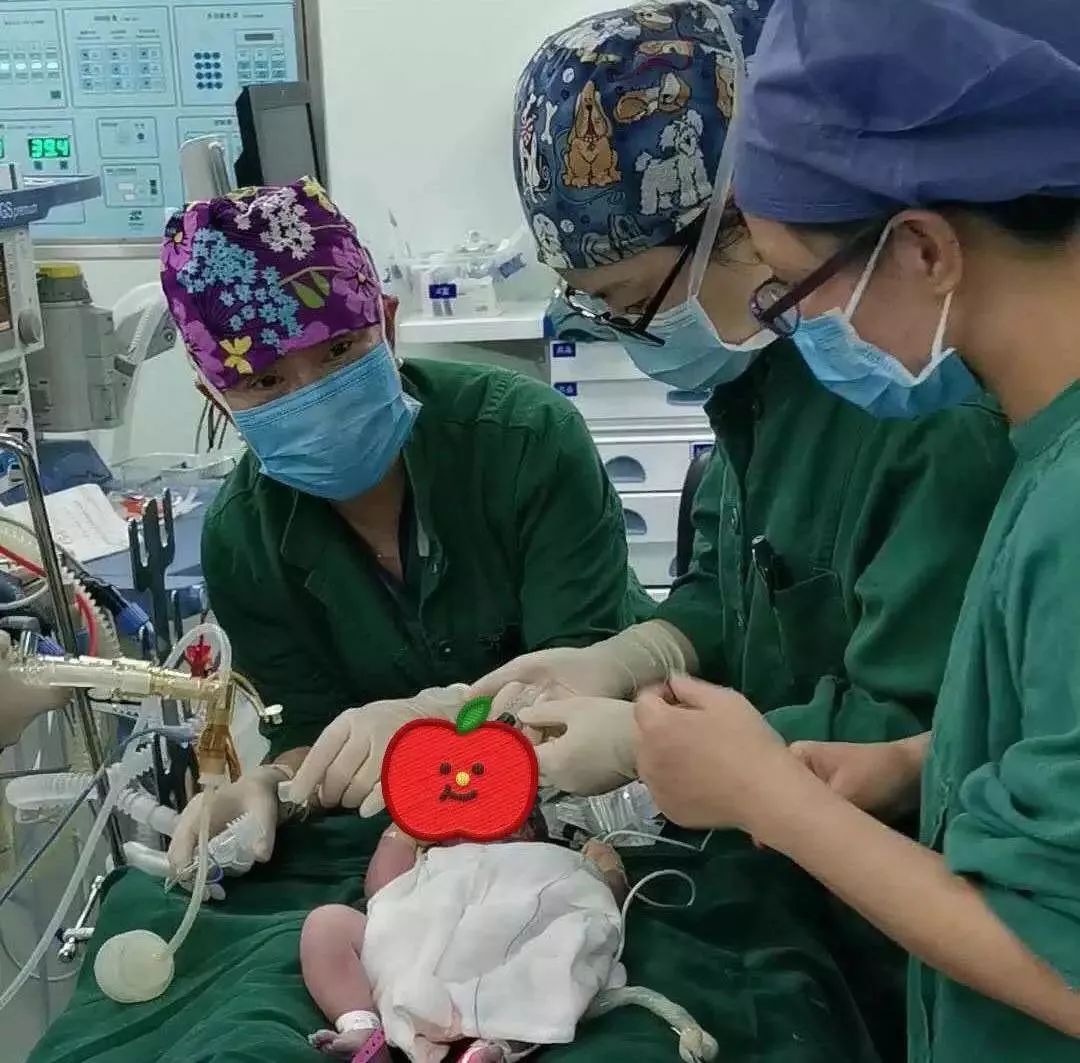
驚險!新生寶寶內臟外露 溫州15名醫護人員聯合“塞回大肉球”
不孕不育10年,通過試管成功懷上了雙胎,熊女士怎麼也想不到,艱辛孕育的寶寶竟然有先天畸形,腸子和肝臟長在了肚子外。
日前,溫州市婦女兒童醫院五大科室15名醫護人員聯合完成了一臺“產房手術”,爲患者剖宮產下兩名胎兒後,對其中的畸形兒立即實施臍膨出分期修補術,將裸露的腸管塞回,並造人工腹膜利用重力幫助肝臟重回小肚子裏。目前,患兒已轉至醫院新生兒科進行後續治療。
產檢時發現臍膨出
羊水穿刺排除染色體畸形
今年2月底,懷孕27周的熊女士特地來溫州市人民醫院、溫州市婦女兒童醫院找到產科專家張紅萍,她向醫生求助,自己十年不孕不育,還經歷過一次宮外孕,這次好不容易做了試管嬰兒,可寶寶查出了問題。
經過B超檢查,醫生髮現,熊女士懷的是雙胎,其中一名胎兒有臍膨出,但是該胎兒位置位於另一胎兒上方,無法人工終止妊娠。隨後,又給兩名胎兒分別做了羊水穿刺,幸運的是,雙胎均沒有染色體畸形。“既然是結構發育不好,出生後還是可以通過手術修補,情況沒有想得那麼糟。”張紅萍說。
可是另一個問題又來了,臍膨出的胎兒除了大部分腸管裸露外,就連肝臟也長在腹腔外,如此巨型臍膨出,如果在出生後再擇期手術,就會有感染的危險,很可能危及生命。而且新生兒還未足月,又無法承受手術。
由醫務科牽頭,集結婦產科、小兒外科、新生兒科、麻醉科、護理組五大科室15名醫護人員,對孕婦情況進行充分檢查,討論並制定手術方案:確保產婦安全的前提下,儘量保胎至足月,以降低手術風險,在剖宮產後即刻進行臍膨出分期修補術。
這是一個巨大的挑戰,類似案例非常少,小兒外科主任周健表示巨型臍膨出,死亡率高達35%-50%,這是一個非常可怕的數字。
多學科協作開展兩臺手術
膨出的“肉球”塞回去了
5月6日,熊女士終於熬到了37周,住院準備手術。市婦女兒童醫院五大科室立即組織了一次會診,檢查發現,臍膨出的胎兒還可能伴有心臟問題。
5月8日上午,一臺由醫院15名醫護人員共同協作的手術開始了。經麻醉後,產科醫生團隊先進行剖宮產手術,兩張新生兒臺準備就緒,團隊成員分A、B組分別取出兩名胎兒,大家默契配合,小心翼翼,以免引起膨出物破口出血。
伴隨着兩大聲啼哭聲,一名3520克女嬰和一名3300克男嬰順利娩出。超聲科主任立即對臍膨出的男嬰進行檢查,發現其心臟有輕微的室間隔缺損,但不會影響接下來的手術。經評估後,麻醉醫生即刻對男嬰進行插管麻醉,轉入隔壁的手術室。
手術室內,小兒外科醫生團隊和手術器械已準備就緒,只待患兒一轉入,立即進行修補手術。考慮到手術危險係數極大,小兒外科醫生團隊在術前進行了多次討論,就手術過程中可能出現的問題進行了充分的準備。手術中,經驗豐富的護士長在患兒手上開闢了靜脈通路,手術醫生小心翼翼地剝離掉包裹着肝臟和腸子的囊膜,然後把腸管輕輕地放回孩子的腹腔內。
小兒外科主任周健介紹,由於膨出物直徑長達8釐米,一次手術無法全部放回,術中醫生用硅膠帶造人工腹膜,利用重力幫助其肝臟慢慢納回到腹腔內,並對腹壁缺損部位進行縫合修補。
手術全程約3小時,術後熊女士和女兒回到了病房裏,兒子被送到了新生兒科進行後續治療,包括呼吸支持、抗感染等。據介紹,患兒肝臟全部納回腹腔大約還需要2-3周時間,屆時還需要進行二次手術修補。
“這例巨型臍膨出患兒產時手術救治的成功實施,得益於兒外科、新生兒科、麻醉科、產科及(手術室、新生兒)護理組、影像組、管理組的術前宮內會診、討論並擬實了精準的診療方案與精湛的手術技巧,更離不開醫院對胎兒結構畸形的一系列精準檢測,多學科聯會評估以及患者的信任。”張紅萍副院長說道。
她表示,類似產房外即時新生兒外科手術省內也不多見,本次成功手術,也是作爲婦女兒童醫院,對保障母嬰與防治出生缺陷多學科合作的典範,有了兒科加持,母胎醫學及產前診斷、新生兒治療一體化,保障母嬰安全在優勢方面更加突出。同時她也提到,按照慣例,絕大多數家庭會選擇在孕期終止妊娠,但事實上通過產前個體化管理與精準治療,對沒有合併染色體畸形與其他嚴重畸形的患兒,治癒成功率還是比較高的,呼籲孕媽媽們慎重對待。
來源:溫州日報 孫餘丹
所有圖片版權歸原作者所有,如有侵權請聯繫刪除
點個“