抗癌藥的名利江湖 反腐爲什麼難?
原標題:抗癌藥的名利江湖,反腐爲什麼難?
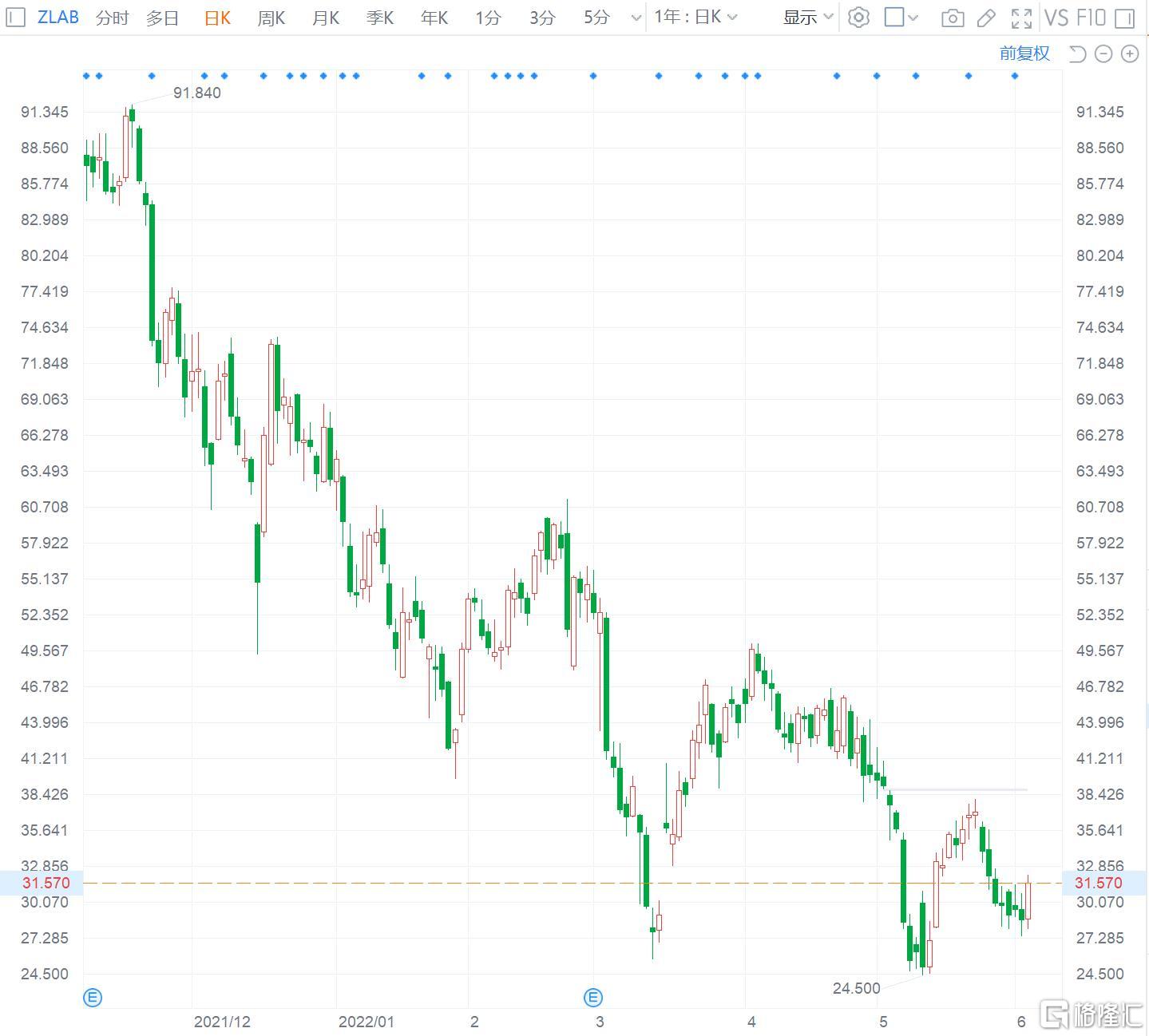
4月27日,國家衛健委醫政醫管局局長焦雅輝回應,腫瘤內科醫生張煜反映的上海某三甲醫院的治療案例,“基本上都是符合規範的”。
之前,張煜發帖稱,有醫生在腫瘤治療中,濫用PD-1抑制劑,違規誘導或者超適應症使用抗癌藥物,也有醫生爲患者安排高價、毫無作用的NGS癌症測序。
他列舉了上海知名醫院的一案例,指斥主治醫生不良行醫,致使患者人財兩空,付出超過正常治療10倍的費用。
在腫瘤治療領域,從化藥、靶向藥到現在的生物製藥,不規範使用情況一直存在,但是,國情下,癌症用藥不是簡單的標準化操作,這大大增加了“反腐”的複雜度。
對症下貴藥?
就腫瘤治療中的問題,張煜其實已多次發帖。
所提到的各類臨牀實例,存在治療藥物的超說明書使用,例如在胃癌和腸癌的術前化療中,不選擇最有把握的治療方案,而選擇療效差甚至採用錯誤的方案,比如,對胃癌患者使用培美曲塞化療,對腸癌患者使用多西紫杉醇化療等。
也有無證據情況下的超適應症使用。
比如,在胃癌二線治療時,不用價格低廉的紫杉類方案,而是“自創”治療方案:培美曲塞、安羅替尼、奧沙利鉑、卡培他濱和他莫昔芬聯合治療,致使價格昂貴。
培美曲塞,一般用於肺癌或胸膜間皮瘤,並沒有胃癌的適應症獲批,說明書也沒有說能治療胃癌;安羅替尼作爲抗血管生成的靶向藥,也沒有胃癌的適應症,臨牀治療不會試用此藥。
更有醫生誘導患者嘗試價高又無效的治療或者測試,例如,以單次3萬元的價格,嘗試嚴禁收費的NKT生物免疫治療,或者安排患者參與NGS測序,結果上無意義,價格卻近2萬元。

腫瘤NGS基因檢測報告的內容組成
《21CBR》也聯繫一家做NGS檢測的企業,公司負責人向記者解釋,NGS是用在腫瘤伴隨診斷,用來靶向藥物指導,如果用於化療、放療或者其他治療,NGS的確脫離了日常使用場景。
“即便在臨牀上,我們也強調組織是比血液更靠譜的樣本類型,血液樣本是組織樣本的補充。”該負責人說。
張煜所陳述的治療安排,所指向的是,部分醫生因利益驅動,致使患者被過度醫療或者使用療效有限的昂貴方案。
一位在1年前剛結束胃癌治療和化療的患者向《21CBR》記者表示,腫瘤治療複雜而又因人而異,不同進展期、不同基因點的癌症,制定的方案均有差異,其中大量信息不對稱,爲了求生,有患者是聽從醫生建議,也有主動“求藥”的。
如果醫生確有經濟的動機,患者是沒有太多辨別和談判能力的。
腫瘤名利場
不可否認的是,醫療領域本是一個利益糾葛之地,腫瘤治療更是名利場。
記者查詢中國裁判文書網,發現去年末,河南省內一家醫院腫瘤內科副主任就被曝收受多家制藥企業賄賂共計505600元,被判處有期徒刑二年,緩刑二年。
所涉及回扣的藥物包括了腫瘤治療領域常見的化療用藥,例如奧沙利鉑、卡培他濱片、多西他賽注射液、紫杉醇注射液等,這些藥物背後所牽扯的藥企包括恆瑞醫藥、齊魯製藥、奧賽康、湖北一半天製藥等多家藥企,實則多次出現在醫療賄賂案件中。

在其與藥代的約定中,對於每一款藥物的提成比例均不同,腫瘤類用藥因爲價格原因,相對提成更高。
例如:每銷售1支注射用頭孢西丁鈉1g抽成5元錢,每銷售1支注射用奧美拉唑鈉60mg抽成6元,每銷售1支紫杉醇注射液30mg抽成20元,每銷售1支多西他賽注射液40mg抽成40元。
價格昂貴的奧沙利鉑,國產售價約200元左右一支,進口售價約2000元左右一支,每銷售1支注射用奧沙利鉑0.1g,該主任就可抽成100元。通常一個療程需用奧沙利鉑4-5支。
2020年7月,一項刑事判決書中提到,原淄博礦業集團有限公司中心醫院副院長、雙山分院院長李某收受藥品、耗材銷售人員給予的回扣共計1666937元,個人在其中拿了30萬,其餘部分用作科室經費,部分按固定係數分發給本科室醫生。

李某一般直接與醫藥代表商談藥品銷售的回扣比例,大多在12%到20%之間,涉事12家醫藥企業。其中,2012年10月至2015年7月,收受恆瑞醫藥給予的注射用奧沙利鉑,回扣達到120805元。
這些涉及的藥品與醫生,只是腫瘤領域名利場的冰山一角。
以消化道、抗腫瘤爲主營的藥企奧賽康,營銷費用佔比更畸形,2019年,其總收入爲45.19億,銷售費用高達27.91億,佔比高達61.75%,研發支出則只有銷售費用的1/9。大筆研發費用,用於所謂學術推廣費、業務宣傳費、差旅費等。
這麼龐大的營銷費用,暗藏不可明說的交易。
焦雅輝也公開表示,張煜反映的個別問題,比如基因測序、基因檢測、癌細胞治療等是否存在不當利益交換,國家衛健委已經請上海市衛健委進行調查,“如果發現有利益交換和利益輸送的一些違法違規情況,我們絕不護短,絕不迴避,要依法依規予以嚴肅處理。”
指南不是萬能的
那麼,是否超說明書、超適應症使用都該一刀切,全部認定爲有貓膩?真相遠非如此簡單。
根據國情、藥物審批上市情況以及不同人羣特徵,各國衛生監管部門診療指南的制定上,會指定不同的治療指南。譬如美國有NCCN治療指南,中國則有中國臨牀腫瘤學會(CSCO)指南和中國抗癌協會(CACA)指南。

一位醫療行業人士表示,腫瘤(尤其是中晚期腫瘤)就是“不治之症”,實際臨牀治癒案例並不多;其接觸的患者若罹患罕見腫瘤,沒有一款藥物可以按照指南或者獲批適應症“合規”使用,基本都只能超適應症用藥。
“只要有聽說的藥,一線可能,就都會嘗試,不然就只能進入保守等待治療。”他告訴《21CBR》記者,這種情況下,患者或者家屬主動要求用更貴、更好的藥,甚至在明明靶點不合適,或者根本不適用的藥物,都會懇求醫生去嘗試。
“這裏面不是隻有利益,也不是純粹的治療,就是尋求一線生機和一種心理安慰。”
“在開展超適應症和超治療指南的臨牀研究上,這些是臨牀治療的創新,並不是過度治療。”中國科學院院士、國家國家癌症中心主任赫捷坦言,基於較爲充分的臨牀證據,給予患者超適應症或者是超指南的治療,是允許的,許多藥物超出了適應症以後也確實有效。

中國科學院院士、國家國家癌症中心主任赫捷
一位官方高層透露,數年前,主管部門對超過1400家三甲醫院(含腫瘤科醫院)進行抗腫瘤藥物使用情況的網絡檢測,檢測結果自動實時傳輸,而該檢測網絡內,未發現醫院濫用藥物的。
一位三甲醫院腫瘤科主任告訴《21CBR》記者,利益導向下的錯誤用藥固然不可取,但是,超指南的治療也應留有一定空間。在他的臨牀案例中,一樣有多種治療手段組合,比如針對晚期肺癌的患者,單獨用PD-1的效果不好,就會將放射治療、抗血管生成治療和PD-1抗體三者組合,以期產生1+1>2的效果。

PD-1單抗治療癌症原理
他坦言,在西方國家,用藥往往嚴格遵照說明書批的適應症,如果沒有指南推薦方案或者方案無效,一個腫瘤病人的選項是兩個:第一,進入新藥臨牀試驗;第二,最佳支持治療。
在中國,患者和家屬往往不甘心就這樣放棄,1%的希望,要盡100%的努力,會給醫生和患者家屬更多協商機會。很多時候,國內醫生在臨牀比歐美醫生經驗更豐富,甚至更前沿。
“新的治療模式,我們會在全國和同行交流,擴大臨牀案例數,去做更多的對照試驗。任何新技術的嘗試,兼顧先進性,也必須要講究規範性。”該主任評論說。
27日,國家衛健委下發通知,啓動又一輪糾正醫藥領域購銷不正之風的工作,要求壓打商業賄賂、企業利益輸送。
腫瘤治療固然要嚴查黑幕,也依然要相信專業、信任醫生,給予他們必要的自由裁量權。
(作者:韓璐 )